
子どもの腎臓にできる悪性腫瘍(がん)としては、腎芽腫(ウイルムス腫瘍)が多くを占め、大人の腎臓がん(腎細胞がん)とは違う病気です。日本では1年に約100人が発症します。他に、少数ですが明細胞肉腫(CCSK)、腎ラブドイド腫瘍(RTK)などがありますが、ここでは主に腎芽腫について説明します。
・上腹部のしこり
・腹部全体が張った感じ
・腹痛
・血尿
ただし腫瘍が小さいうちは何も症状がないことがほとんどです。
こどもの腫瘍全般に言えることですが、早期発見されることは稀で、ほとんどは非常に大きくなってから見つかります。これは、こどもではがん検診や内臓系の健康診断がないことが一因です。
最新の分子生物学的手法を用いて、いくつかの有力な原因が調べられていますが、未だ決定的なものは分かっていません。WT1遺伝子などが研究されています。
腎芽腫が発症しやすいいくつかの因子があります。
・ベックウィズ・ヴィーデマン症候群
・孤立性半側肥大症
・ソトス症候群
・WAGR症候群
・デニス-ドラッシュ症候群
組織型とは、腫瘍の組織を病理医が顕微鏡で観察して診断した結果で、生検、摘出手術により明らかとなります。腎腫瘍では、組織型により悪性度が大きく違い、治療法も異なりますので、組織診断は非常に重要です。
大きく、下の3つに分類されます。
・腎芽腫
・明細胞肉腫(CCSK)
・腎ラブドイド腫瘍(RTK)
腎芽腫と診断するためには色々な検査が必要です。たくさんの検査をすることに不安を感じるかもしれませんが、確実な診断をしなければ治療に入ることはできません。
腎臓にどんな腫瘍が、どのくらいの大きさで、どのくらいの範囲にあるのか、また転移がないかなど、確かめるために必要な検査です。
腎腫瘍に特徴的な血液検査の異常はありませんが、NSEという値が上昇することがあります。また、他の腫瘍と区別する上で、AFPなど他の腫瘍特有の腫瘍マーカーを調べます。
もっとも確実な診断としては、手術で腫瘍組織の一部(指先ほど)を取って顕微鏡で調べる(病理診断)という方法があり、これを「生検」と言います。前記した組織型が分かりますので、これに応じた治療を考える上で、極めて重要です。ただしこれは手術のように麻酔をかけて手術室で行いますので、その子の状態によってかえって危険と判断された場合はしないこともあります。
画像診断により、腫瘍の大きさ、片側か両側か、リンパ節や肺への転移の有無などが分かります。これによって、病期が決定され、治療方針が検討されます。
手術の前に術前化学療法という抗がん剤を使った治療をするときは、化学療法に入る前の状態を把握するために血液検査や画像検査の他にも次のような検査をします。
・聴力検査
・聴力検査
・心機能検査(心エコー・心電図)
・腎機能検査(尿検査)
・骨髄検査
腎芽腫は希少疾患ですので、新しい治療方法を開発していくためには全国の症例を集めて研究しなければ数が足りません。そのため、グループスタディという方法が取られています。
これは全国の肝芽腫を治療する施設が共通の方針で治療をして、その結果を調べ、その方針が正しかったのかどうかを検討するものです。
国際的なグループもあり、米国ではNWTS、ヨーロッパではSIOPという組織があり、それぞれのプロトコール(治療の手順)は違います。
2016年現在、日本では「JWiTS(ジェイビッツ)」という治療プロトコールが行われています。日本の全ての施設がこれを採用しているわけではなく、独自の考えで治療をしている施設もあります。詳細をここで公開することはできませんが、保護者であれば主治医からコピーをもらって内容を詳しく知ることが出来ます。
今後の治療がどのようになっていくのか、全体像を知りたい場合はまず主治医にプロトコールのコピーをもらうようにしてください。
またプロトコールでの治療で思うような結果が出ない場合は、別の方法を取ることができます。主治医とご相談下さい。
腫瘍が片側の腎臓にあり、サイズが大き過ぎず、問題なく手術で摘出できそうな場合は、化学療法を先行させずに最初から手術をすることがあります。
メリットは、様々な副作用や晩期障害の可能性を持つ化学療法が減らせることです。
しかし、腫瘍が大き過ぎて手術が危険な場合、また無理に手術をして腫瘍を破ってしまい、腫瘍細胞が飛び散ることが予想される場合などは、先に生検だけ行い、組織型に基づいた化学療法を行って腫瘍を縮小させ、安全に手術が可能になった時点で手術で摘出する方法を取ることが多くあります。
手術前に行う化学療法を「術前化学療法」と言います。また、手術の後も再発を極力防ぐために「術後化学療法」を行います。
これらをどのタイミングで、どのような薬を使い、手術はどのタイミングで入れるのかを決めるのが「プロトコール」です。JWiTSでは病期ごとにプロトコールが定められています。
手術の前に行う化学療法です。
小さな子どもに「抗がん剤は使いたくない」と思う親は多いでしょう。
たしかに抗がん剤は副作用もありますし、副作用に苦しむわが子を見守らなければならないのは親としてとても辛いものです。けれども必要な化学療法をやらなければ、無理な手術で細胞が飛び散ったり、大出血を起こしたりするリスクがあります。最終的に「子どもの命を救う」というのが最優先です。まずはそのことを考えるようにしましょう。
腎芽腫は他の小児がんと比べても治りやすい腫瘍です。けれども最初から甘い覚悟でも何とかなるほど「治る」わけではありません。
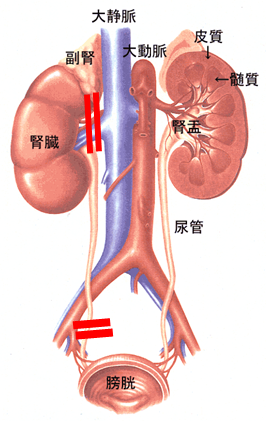
腎芽腫の手術の基本は腎摘出術、つまり片側の腎臓ごと摘出してしまう方法です。腫瘍の部分だけを取ってくると残った腎臓から再発するという考えから、長年、この方法が用いられてきました。
腎臓は2個ありますので、1個取っても基本的には大丈夫で、通常の生活ができます。
例外的に、両側の腎臓に腫瘍ができた場合は、両側の腎臓を取ることはできませんので(もしそうなった場合は血液透析か、腎移植が必要になります)病期の部分だけを取る手術が行われます。また、片側の腎臓でも非常に小さな場合は病期の部分だけを取ることが試験的に行われています。
腎臓の主な仕事は、血液から老廃物を濾し取り、尿を作ることです。他にも血圧の調節などもしています。
血管とのつながりは、肺や肝臓と比べると、シンプルです。
通常、開腹して腎臓を摘出します。動脈、静脈、尿管をそれぞれ糸で縛り、切り、周囲の組織から腎臓をはがしていくと、摘出できます。
手術は下記の順番で進みます。
腎摘出術後の合併症について
腎摘出術は比較的合併症は起きにくい手術です。しかし下記のような合併症の可能性があります。
腎芽腫は肺に転移しやすい腫瘍です。化学療法で肺転移が消えることもありますが、残るようなものに対しては、神奈川県立こども医療センターでは積極的に手術で取っています。 転移は複数個出ることが多いですが、多発していても、また両側でも手術は可能です。
腎臓に入った血液は、腎静脈から大静脈に入り、そこからすぐ近くの心臓を経て肺に入ります。腎臓内の腫瘍からこぼれだした腫瘍細胞が血液の中に入り、肺に定着してできるのが肺転移です。細胞がこぼれだしても化学療法で消去されたり自分の免疫力で退治したりするので、転移はそう簡単には起こりません。しかし化学療法が効かなくなったりすると、転移が成立します。この状態では化学療法は使えず、手術に頼ることになります。
肺転移の手術は、腎臓のように肺ごと取るということはしません。転移巣を中心として、ごく小範囲の肺を取ってきます。これは、肺は肝臓のようには再生しないからで、取りすぎると呼吸困難になるからです。
また、このような取り方をしても、そこから再発しやすいことはないことが分かっています。したがって、おとなの肺がん手術のような、片側の肺の1/3や半分を取るような「肺葉切除」は通常しません。
胸腔鏡を使って転移巣を取る病院もありますが、神奈川県立こども医療センターでは必ず開胸手術をしています。その理由は、
手術は下記の順番で進みます。
肺転移巣切除術後の合併症について
成人のがんでは、肺転移があるとかなり厳しい状態と見なされますが、小児腫瘍ではそうではなく、しつこく切除をしていくことで救命できることが分かってきました。肺転移は再発することも多く、時には手術が7~8回にも及ぶことがあります。それでも最終的に救命できる見込みがあるため、我々は複数回の手術でも躊躇なく挑戦します。
