
こんにちは。当院でリンパ管腫を主に担当しております臼井といいます。ここではまずリンパ管腫という病気について説明し、つづいて当院での治療の考え方について述べます。
一般的には「リンパ管腫」と呼ばれることが多いこの病気は、正式には「リンパ管奇形(Common Lymphatic Malformation)」と呼ばれるようになってきています。「リンパ管腫」の「腫」は「腫瘍」を意味する字ですが、リンパ管腫は腫瘍のように増殖していく疾患ではないので、この名称は適切ではないとされたのです。一方で、単に「リンパ管奇形」と呼ぶと、「リンパ管腫症」「先天性リンパ浮腫」等の他の疾患も含めた名称になってしまうという問題もあります。
日本では「リンパ管腫」の呼称の方がまだ馴染みがあるでしょう。ここでもあえて「リンパ管腫」の表記を採用しました。こだわりのある方はリンパ管奇形(Common Lymphatic Malformation)と置きかえて読んで頂ければ幸いです。
一般的には腫瘤(コブ)を形成する病気です。全身どこにでもできますが、頭頸部が約75%と最多を占めます。この腫瘤がどんどん大きくなって体を蝕んでいったり(浸潤)、体の他の部位に飛んだり(転移)する事はありません。つまり、この病変そのものによって命を取られる事はまずありません。このような性質を「良性」と呼びます。リンパ管腫は悪性(いわゆる「がん」)ではありません。
腫瘤の内部を見てみるとリンパ管腫はリンパ液を入れた大小様々な袋が集まって全体を形成しています。個々の袋のサイズは十数㎝以上のものから、顕微鏡で見ないとわからない細かなサイズまで様々です。臨床的には構成する嚢胞のサイズによって3つに分類されています。1㎝以上の嚢胞が主体のマクロシスティック型(日本語にすると大きな嚢胞型。海綿型と呼んだりもします。)、1cm未満の嚢胞が主体のミクロシスティック型(日本語にすると小さな嚢胞型。)、混在したミックス型です。一般に大きな袋を持つタイプの方が後にお話する硬化療法が効きやすいという特徴があります。
日常的に起きうるトラブルが2つあります。その頻度は患者様それぞれで、頻回に起こしてしまう方から、一度も起こしたこともない方まであります。
リンパ管腫が急に増大した場合は、この2つを疑う必要があります。ただし、どちらにも属しない自然経過でのリンパ管腫増大もあります。特に重症の頸部リンパ管腫の場合、リンパ管腫急速増大に伴って、一気に気道狭窄が進行し窒息に至る危険性があり、注意が必要です(詳しくは気道緊急の項)
先程お話ししましたように、リンパ管腫は良性ですので、どんどん増殖して手に負えなくなる事はありません。しかし、腫瘤(コブ)を作るのは間違いありません。このコブによって、体の正常構造が押しのけられると、症状が出現します。つまり症状は、病変が何処にあるかに大きく左右され、具体的には以下の様な症状が出てくる可能性があります。
したがって、リンパ管腫自体の治療に加え、症状に対する対症療法が必要になる場合もあります。具体的には気道狭窄例への気管切開、経口不能例への胃瘻などです。リンパ管腫のコブは急に増大する事があり、重要臓器(特に気管)がそばにある場合、症状が短時間で進行してしまうことがあり注意が必要です。
また、命には直接かかわりませんが、からだの表面に大きなコブがあると邪魔になったり、外見に影響するなど整容面が大きな問題になり得ます。
リンパ管腫はなかなか難しい病気です。比較的簡単に治療が進む方も多いですが、一方で現在使用できる治療方法を尽くしても、うまく治療効果が得られない方もいらっしゃいます。治療法は色々ありますが、どの治療法もまだ完璧なものではありません。治療に際しては何を目標にして、どの治療をどの程度、また、どの時期に施行するかが最も重要なポイントになります。各々の患者さんよって変わってくる内容ですので、よくよく相談して決定していく必要があります。この方針に関しては治療施設によっても大きな差があるのが現状です。
リンパ管腫の病変は手術により完全に取り除きくことができるものから、完全に取り除くためには周りの多くの臓器組織を犠牲にする必要があるものまで様々です。治療の目標をリンパ管腫の根絶に置くと、例によっては大きな合併症を伴う事にもなりかねません。私は、『リンパ管腫の治療目標は、根絶することではなく、悪さをしない程度に抑え込むこと』だと考えています。例えば頸部リンパ管腫で窒息のリスクのある例では、まず目標として、窒息のリスクが低くなるまで治療する。例えばコブによって外観が問題になっている例では、コブを目立たなくする事を目標とします。逆に言えば、悪さをしていない、悪さをしそうにないリンパ管腫は、経過を観察するというのも大事な選択肢だと考えます。
治療の時期は既に述べたように腫瘤の大きさと場所などを十分考慮して決める必要があります。私の勧める治療方針を一言で言うと、危険な症状を伴うリスクのある例は速やかに強力な治療を行い、そうでない例はいたずらに早く治療しない、になります。
気道周囲の病変など、病変拡大が危険を伴う可能性がある場合、速やかに強力な治療が重要だと考えています。
通常は硬化療法を第一選択にしています。ピシバニールは処置後に炎症を起こし腫れあがります。また、硬く腫瘤が残存したりする事もありますので用いる薬剤を選ぶ必要があります。
実はリンパ管腫は自然に縮んでわからなくなってしまう事(自然消褪)が少なくない確率でおこります。この自然消褪の可能性はしばしば忘れられがちですが、治療時期決定には非常に重要です。どの治療法を選んでもそれなりの合併症の可能性があります。もし今コブが目立っていても半年待てば消えるかもしれない、そう考えればあえて急いで治療に踏み切るのが正解とは限りません。では自然消褪がどの時期にどの程度期待できるのか?当院での24年間145例のデータを解析しました。1年間待機すれば23%、2年待てば33%が無治療で自然消褪しています。どのタイミングでの治療が最も理想か。相談にはなりますが、1年を境に消褪率がやや低下します(グラフ中の矢印)。この1年までは待ってみるというのが1つの提案かもしれません。
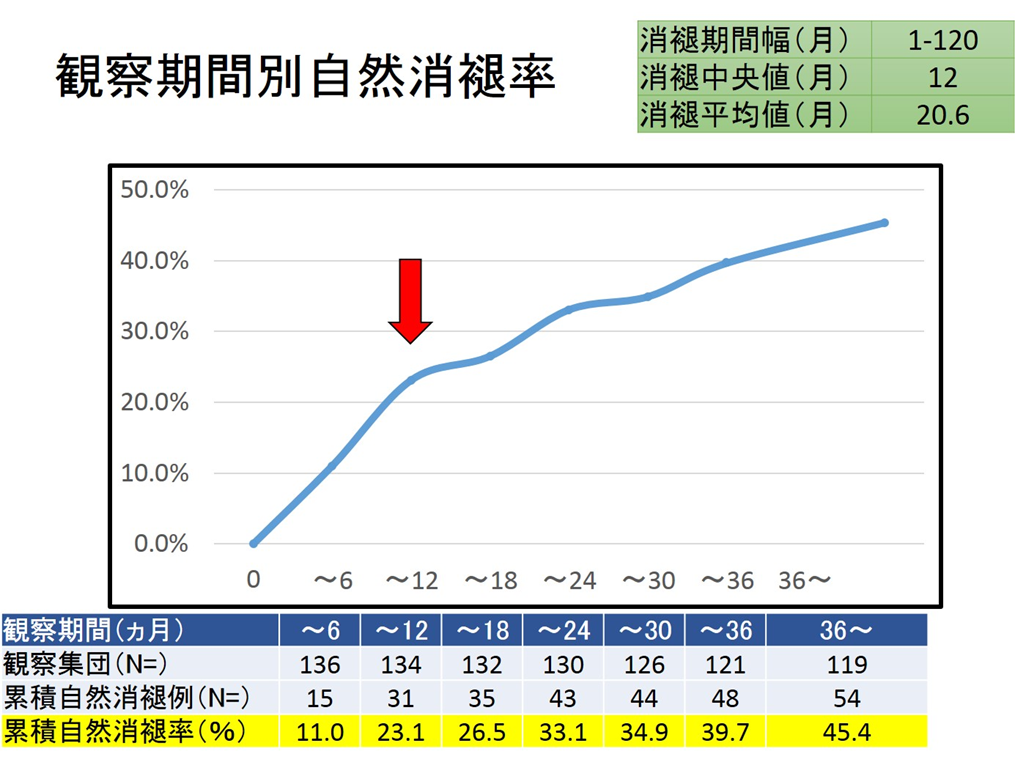
また、年齢によらず既に述べました日常のトラブル(出血と感染)で病変が拡大して問題になっている場合、病変は時間と共に元のサイズまで縮小したり、むしろ元よりも縮小してしまう事もしばしば見られます。ですので、これらトラブルの後の場合、少し経過を見てみるというのも大事な選択肢になると考えております。
病巣の部位も大きさも様々なリンパ管腫の治療はまだ確立していません。どの病院でも選択しうる一般的な治療法と特殊な治療とに分かれます。特に頸部気道周囲などの危険な部位のリンパ管腫に対しては外科だけでなく様々な科の協力を得ながら治療していく事が重要です(救急診療科、集中治療科、総合診療科、形成外科)。当院では下記のすべての一般的な治療が可能であり、その他に当院で使用できる特殊な治療が幾つかあります。続いて記載します。
忘れられがちですが、重要な治療方針の1つです。あらゆる治療は何らかの合併症を伴う事があります。もし自然消失する可能性があるのであれば、侵襲の加わる治療に踏み切る前に経過をしばらく見ることは意味のある事です。5年10年さらにもっと先まで見越しての治療方針を考える必要があります。
リンパ管腫を物理的に切除する治療になります。完全切除できれば根治も期待できる治療法ですし、完全切除でなくとも一定の確実な減量効果が約束できる唯一の治療法かもしれません。一方、侵襲(本人への負担)が大きく、合併症としては神経や血管の損傷の他、再発とリンパ漏、感染などがあります。
完全切除を期待できる手足の病変、腹腔内の限局した病変(腸間膜リンパ管腫など)などは良い適応になり得ます。手足の病変でも手術痕を避けるために硬化療法を最初に試みる事が多いと思われます。腹腔内の病変では腹腔鏡を用いた手術を行う事もあります。一方で、顔面や頸部では重要な神経や血管が密集するため、完全切除は不可能です。硬化療法の効果が不十分な例で整容面改善を目標に、確実な減量効果を狙って部分切除を行う場合があります。
薬剤を注入することで、縮小を期待する治療方法です。侵襲が少ないのが最大のメリットです。
日本で一般的に使用できるのはピシバニール(OK432)という薬です。この薬を注入すると一度リンパ管腫は腫れあがりますが、数か月後までに縮小する事が期待できます。大きな嚢胞のタイプで有効率が高く70-80%とされています。小さな嚢胞のタイプではあまり効果が期待できません。
越婢加朮湯などが最近注目されています。低侵襲なので試みる価値があると思いますが、効果が得られるまでに時間がかかるため、早期に治療効果を得る必要がある場合は別の治療法を選択しています。
当院では以下の保険適応外の薬剤を、倫理委員会の承認の下、使用できる体制をとっております。使用できるかどうかは当院での適応基準を満たした場合に限定されます。
ピシバニールと同じく硬化療法薬の1つです。分類的には抗癌剤の一種になります。ミクロシスティック(小さな嚢胞)型には、ピシバニールよりも効果があるとする報告も出てきており、最近注目を集めています。また、術後の腫脹がピシバニールより大幅に軽いという特徴もあり、この利点を生かして、当院では気道周囲例で積極的に使用しています。
元々は心臓の薬で、内服薬です。小さな嚢胞のタイプのリンパ管腫で劇的な効果があったと報告がされ注目されています
リンパ管腫が口腔内や喉や気管の周囲(まとめて気道周囲と呼びます)に及んでいる場合、病変の程度にもよりますが気道狭窄(空気の通り道が狭くなる事)を来し、窒息してしまうリスクがあります。出生時からリンパ管腫が大きい場合は、出生後にすぐに呼吸困難を来たし処置が必要になる場合があります。また、それまで症状が無かったのにも関わらず、出血や感染を来す事でリンパ管腫が急速増大し、急激に呼吸困難が発生してしまう事がありえます。リンパ管腫で最も危惧しておく必要のある状態です。
そのような事態になってしまった場合、あるいはなってしまう危険性がある例では、何らかの処置が必要になります。わかりやすい「酸素投与」、重症例への「気管挿管」、「気管切開」、中間に位置する「下咽頭チューブ(経鼻エアウェイ)」「ネーザルハイフロー」「NPPV(非侵襲的陽圧換気装置)」などがあります。
この中で最も重症例への対処策であり、最も確実な方法が「気管挿管」になります。これはチューブを喉の奥まで挿入するものです。リンパ管腫で潰れて狭くなった気道に、頑丈なチューブを通す事で換気が可能になります。この状態では換気は可能ですが、本人は苦しくて仕方ありません(例外もあります)。このため、通常は薬で眠った状態とし、人工呼吸器による換気の補助を行います。気管挿管はあくまで応急処置になります。薬で眠った状態、機械で換気する状態は決して生理的ではなく、長く施行すると肺炎などを起こす危険性が出てきます。気管挿管管理が数ヵ月以上になる場合、あるいはなる見込みの場合、「気管切開」を考える必要が出てきます。
気管切開とは、首の真ん中に息をするための孔をあける事です。この孔から息ができるため、リンパ管腫によって気道がつぶされていても呼吸が可能です。また、チューブが喉から入っているわけではないので、苦しくありません。薬で眠る必要もなく、呼吸も自分でできます。気管切開をおいて、自宅で過ごされている患者さんは沢山おられます。
換気の問題は、一歩間違うと致命的になります。急速に増大したリンパ管腫が、急速に気道を狭窄する可能性に関しては常に考えておく必要があります。気管切開は、子供の生命を守るために、最も安全な方法とも言えます。気管切開をあければ、その後は安心して過ごせます。必要であれば躊躇してはいけない方法です。
しかし気管切開のためには、手術でキズをつけなくてはいけません。原則的には声を出せなくなります(小児では例外も多いのですが)。吸引手技、トラブル時の対処を覚えて頂く必要があります。定期的な気切カニューレの交換を行う必要もあります。必要なら躊躇してはいけませんが、避けられるなら避けたいと誰でも思うのではないでしょうか。

これは超音波では通常見えない気道周囲を、見えるようにするための当院発のテクニック。この技術が気道周囲への集中的な硬化療法を可能にしました。
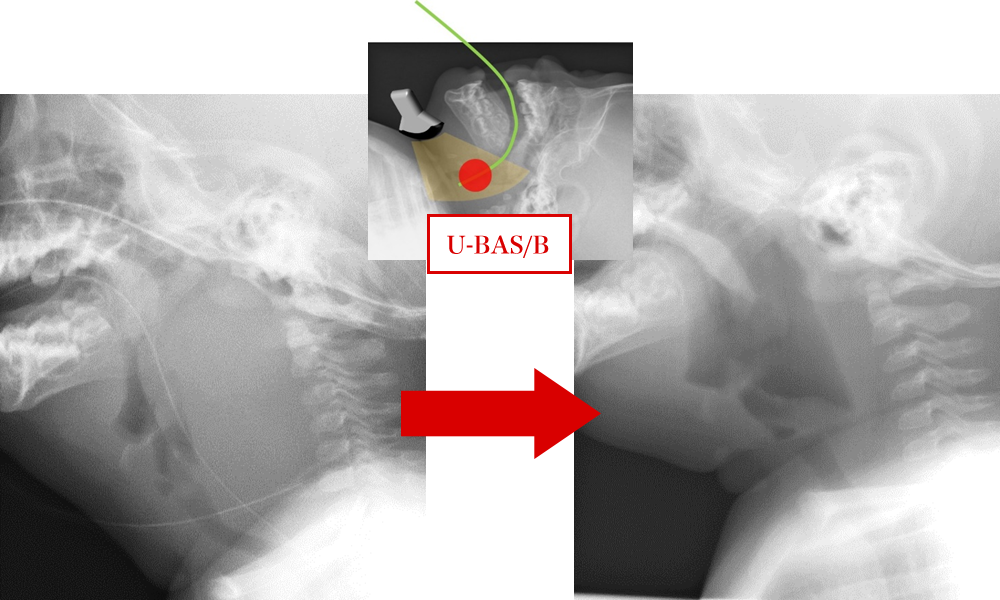
この項を真剣に読まれている方は、おそらく既に気管挿管されて抜管できずにいるか、それに近い状態で、気管切開の決断を迫られている状態かもしれません。頸部の重症リンパ管腫はしばしば気管切開を必要とします。しかし、なんとかこれを回避する方法がないか。私たちは日々模索して参りました。2015年よりU-BAS/Bと名付けた新しい治療を試みています。予想を超えて良好な結果が出ており、気管切開を回避できた例が何例も蓄積してきています。 念のため申し上げますが、全例で気管切開の回避をお約束できるものではありません。あくまでその可能性を試す形になります。

U-BAS/BとはUltrasound-guided Balloon-Assisted Sclerotherapy with Bleomycinの略です。硬化療法を行う手段としてU-BASを用い、硬化療法剤としてはブレオマイシンを使用する治療です。U-BASとはバルーンカテーテルと呼ばれる特殊な風船のついた管と、超音波装置を活用して、硬化療法を行う方法になります。
私たちの治療方針としてリンパ管腫の治療目標は病変の根治根絶ではなく、症状を消失させる事にあります。ここで問題としているリンパ管腫の症状は気道狭窄になります。気道狭窄を消失させるためには、リンパ管腫病変のうち、気道狭窄を招いている部分に対して集中的に硬化療法を行えば合理的です。
狭窄部を招いている部分に対して集中的に硬化療法を行う。しかし、この狭窄を招いている部分を、正確に同定する事が意外と難しいのです。一般に頻用されるエコー検査は空気に弱い検査であり、どこの気道が狭窄しているのかわかりません。我々は特殊な器具を用いて気道狭窄部にバルーンを留置する事で、エコーで描出できるようにしています。適切な位置に適切なサイズのバルーンを留置する事がポイントになります。これを見ながら、その周囲に集中的に硬化療法を行います。
海外では昔からリンパ管腫に使用されている硬化療法の薬です。最近、ミクロシスティックタイプのリンパ管腫にはピシバニールよりも有効であるとの報告があり、世界中で再注目されつつあります。ブレオマイシンの大きな特徴が、使用後の腫れの程度が非常に軽く、腫れる期間も短い事にあります。これが気道周囲への使用する場合、大きなメリットになります。ピシバニールを使用した場合、注入後に強烈な腫れが生じ、消褪までに月の単位の時間が必要になります。気道周囲病変の場合、注入後の腫脹自体で狭窄を招き、気管切開を要する場合もあります。このような性質を加味しますと、U-BASにはピシバニールは向いておらず、ブレオマイシンがより適切であると考えられます。
ただし、ブレオマイシンは保険適応が認められておりません。日本では使用できる施設は限られますし、使用に際しては患者さんのご同意が必要です。
全身麻酔をかけて処置を行います。最初に、気道評価を行います。狭窄の程度や、その後の処置に対しての容易さを評価します。これらは麻酔科医師と協力して行っています。その後U-BAS/Bを行います。
術後は鎮静・気管挿管のまましばらく過ごして頂きます。経過をみながら、気道の状態を評価し、抜管へのタイミングを計っていきます。改善が不十分の場合は、2回目3回目の治療を予定する場合もあります。挿管中の管理、気道補助装置の選択管理は救急診療科・集中治療科の先生方とチームで対応させて頂きます。
小児専門の麻酔科医、小児専門の救急診療科・集中治療科医師との協力体制、小児用気道補助装置の充実、病棟の適切な管理、いずれかが欠けてもU-BAS/B治療は成り立ちません。
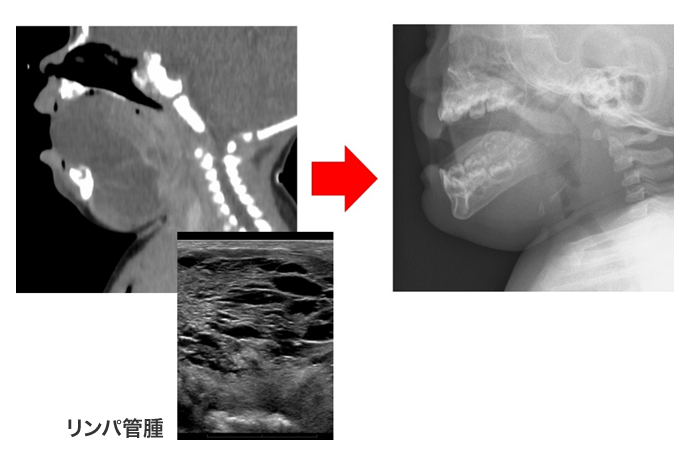
上段左図:舌下~顎下のリンパ管腫が増大し、呼吸困難で緊急入院。
上段右図:U-BAS/B治療に反応し、狭窄部リンパ管腫病変は縮小し気道は大きく確保できた。黒く抜けて見えている気道に注目。元気に退院。
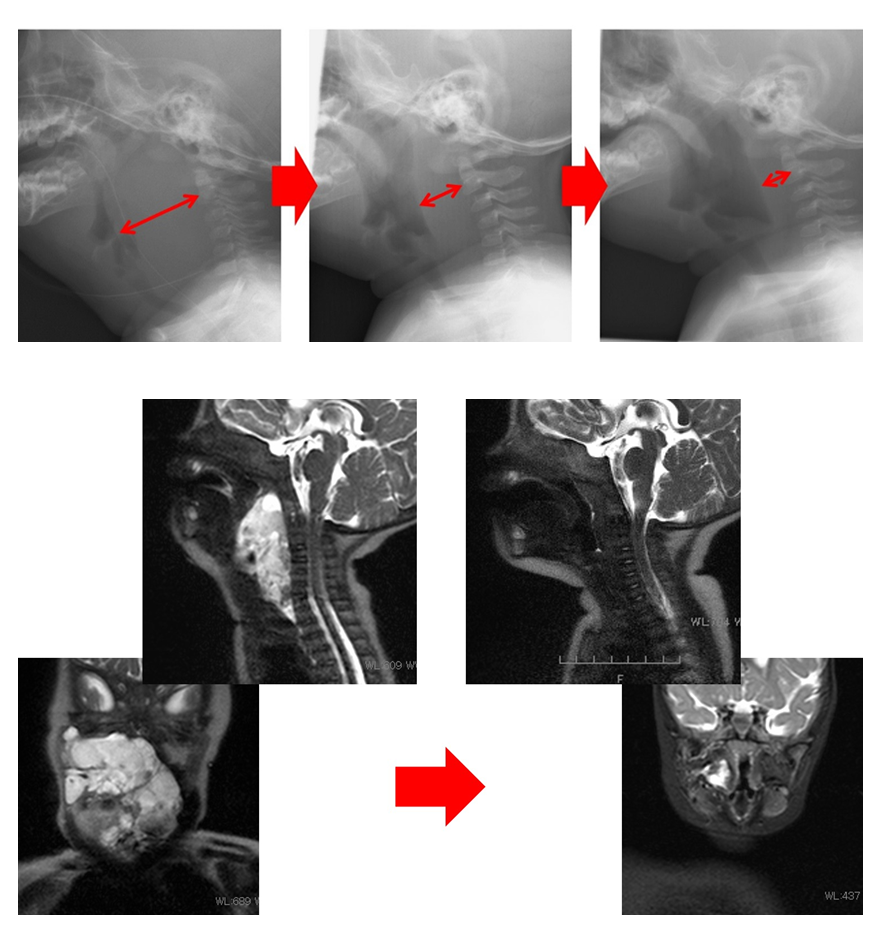
上段:気道背側のリンパ管腫(矢印)によって気道が狭窄しいた状態。気道補助装置NPPVが必要な状態でした。小児用NPPVがない病院では挿管になっていたでしょう。
下段:二度のU-BAS/Bで狭窄部リンパ管腫(矢印)が著明に縮小。気道が大きく確保できた。黒く抜けてみえる気道に注目。元気に退院。
下段下:各々の時期のMRI
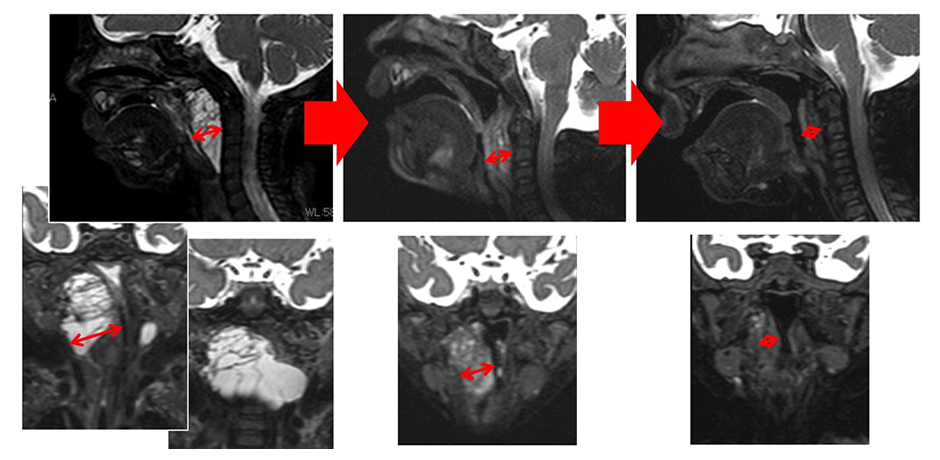
左列:気道横~背側にかけてのリンパ管腫によって気道は大きく押され、狭くなっている。1ヶ月近く挿管された状態で当院に転院。
中列:1回目のU-BAS/Bで狭窄部のリンパ管腫は縮小し、気道の押され具合が大きく改善。抜管できた。ただし、気道補助装置は必要であった。
右列:2回目のU-BAS/Bでさらに狭窄部リンパ管腫は縮小し、気道はほぼ正常になった。気道補助装置も不要になった。3回目でさらに改善し、元気に退院された。
